Bactéries et médecine: un combat inégal

H. K. était en bonne santé et aimait son travail. Jusqu’à ce que son corps lui montre qu’un antibiotique n’avait plus d’effet sur lui. Il n’a alors plus pu travailler et a dû atteindre plusieurs semaines pour se remettre sur pied. Les bactéries multirésistantes représentent une menace grandissante dans notre monde moderne. Comme d’autres pays, la Suisse élabore une stratégie de lutte.
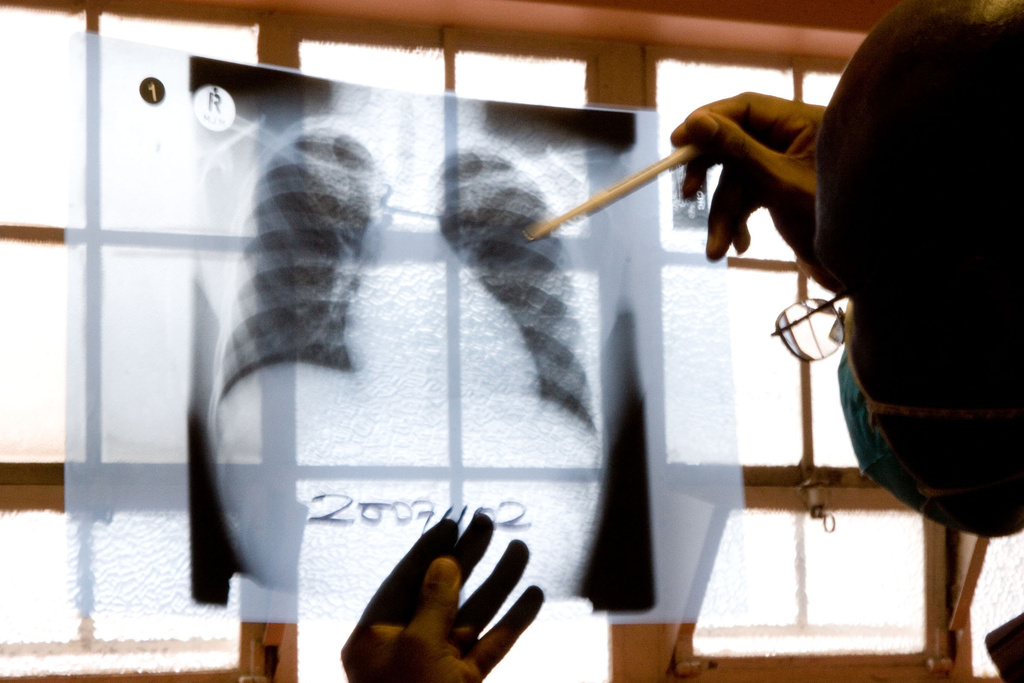
Cela a commencé avec une toux légère. Mais comme celle-ci empirait au fil des jours, H. K. s’est rendu chez son médecin de famille. «Il a diagnostiqué une pneumonie atypique», raconte ce spécialiste IT. Etant donné que le niveau de l’inflammation s’aggravait à vue d’œil, le médecin a dû prescrire un antibiotique.
«Mais même après cinq jours, il n’y avait pas d’amélioration – au contraire», se souvient le patient. Des semaines durant, il a dû garder le lit avec une forte fièvre. «Pour finir, le médecin a changé l’antibiotique, ce qui a donné de meilleures valeurs deux jours plus tard».
Tous les patients n’ont pas cette chance. Chaque année, de plus en plus de gens perdent la vie en raison d’une résistance aux antibiotiques. Dans l’Union européenne, on estime que 25’000 personnes meurent chaque année d’infections dues à des bactéries résistantes aux antibiotiques. C’est pourquoi l’Organisation mondiale de la santé (OMS) ainsi que la Suisse et d’autres pays élaborent des stratégies pour surveiller la consommation des antibiotiques.
Le problème est le suivant: les antibiotiques sont souvent mal utilisés, que ce soit dans le cadre de la médecine humaine, de la médecine vétérinaire ou de l’élevage. Ces produits sont utilisés trop fréquemment, de manière incorrecte – par exemple pour lutter contre des infections virales, ce qui est sans effet – ou avec de mauvais dosages. Résultats: les bactéries ne sont pas tuées, mais peuvent rapidement se protéger et survivre aux antibiotiques en développant des résistances.
«Il existe désormais des cas mortels en Suisse, parce que des patients n’ont pas pu être traités à cause de résistances», constate Andreas Kronenberg, de l’Institut pour les maladies infectieuses de l’université de Berne. Ce spécialiste est responsable du Centre suisse pour le contrôle de l’antibiorésistanceLien externe.
Beaucoup trop d’antibiotiques
Pour Annelies Zinkernagel, médecin responsable de la section des maladies infectieuses de l’hôpital universitaire de Zurich, la plus grande menace provient de ce que l’on appelle les bactéries à Gram négatif, qui sont résistantes à de nombreux médicaments. Ce phénomène de résistance est provoqué par un recours trop large aux antibiotiques dans l’élevage, par la vente de médicaments sans ordonnance et par une utilisation trop généreuse et pas assez stricte d’antibiotiques.
«Il est important que les antibiotiques soient utilisés de manière très ciblée, déclare Annelies Zinkernagel. Beaucoup de voyageurs, qui reviennent par exemple d’Inde, sont colonisés par des bactéries à Gram négatif». Les personnes avec un système immunitaire affaibli sont les plus menacées, mais les porteurs de ces bactéries multi résistantes sont aussi des gens en bonne santé, par exemple des voyageurs.
C’est pourquoi Annelies Zinkernagel souligne l’importance des programmes faisant la promotion d’une utilisation mesurée des médicaments, de l’hygiène et de la prévention, comme la désinfection des mains ou les vaccinations.
La Suisse dans la moyenne supérieure
A l’échelle mondiale, les résistances aux antibiotiques ont augmenté «selon une dynamique épidémique», indique le site Internet du Centre suisse pour le contrôle de l’antibiorésistance. «Il n’existe pas un nombre déterminé, explique Andreas Kronenberg. Il faut toujours préciser de quel micro-organisme et de quel antibiotique on parle.»
C’est ainsi que le taux de résistance de la bactérie de l’intestin coli face aux antibiotiques du groupe des bêta lactamases à spectre étendu (ESBL) augmente actuellement d’environ 1% par an en Suisse. «Dans les autres pays, l’augmentation est encore plus forte. En Inde, la fréquence de cette résistance est de 80%, ce qui signifie que ces antibiotiques ne fonctionnent que pour 20% des patients», illustre Andreas Kronenberg.
Le gouvernement suisse a désormais présenté une Stratégie nationale contre la résistance aux antibiotiquesLien externe, derrière laquelle on trouve différents offices fédéraux. L’objectif principal est de conserver à long terme l’efficacité des antibiotiques pour les hommes comme pour les animaux. Avec cette stratégie, on essaie «de prendre toutes les parties concernées à bord, et non plus à considérer uniquement la médecine humaine ou uniquement la médecine vétérinaire», argumente Andreas Kronenberg, qui estime qu’il est temps d’arrêter de se faire des reproches mutuels.
Cette stratégie vise à «protéger notre propre population, à freiner autant que possible la diffusion des résistances à l’intérieur du pays et à empêcher les infections dans les hôpitaux. On peut arriver à beaucoup de choses dans ces domaines», estime-t-il.
«L’une des principales mesures consiste en la surveillance multisectorielle de l’anti-biorésistance et de la consommation d’antibiotiques dans les domaines humain, animal, agricole et environnemental», est-il écrit dans la Stratégie du Conseil fédéral. Celle-ci est en consultation jusqu’à la fin mars auprès des milieux intéressés. Elle devrait ensuite être concrétisée et adoptée par le gouvernement d’ici la fin de l’année.
Plan de l’OMS
Des efforts sont aussi entrepris à l’échelle mondiale pour venir à bout de la résistance aux antibiotiques. En 2014, l’Organisation mondiale de la santé a publié un rapport sur la question, le plus complet à ce jour. Selon ce document, la capacité de résistance de certaines bactéries a augmenté dans des proportions alarmantes dans de nombreuses régions du monde.
L’organisation présentera un plan d’action mondial lors de la 68e Assemblée mondiale de la santé, qui aura lieu en mai. «Sans des mesures urgentes et coordonnées, le monde se dirige vers une ère post antibiotiques dans laquelle de simples infections ou des blessures sans importance – qui ont pu être traitées pendant des décennies – pourraient avoir des conséquences mortelles», avertit Keiji Fukuda, directeur-adjoint de l’OMS pour la sécurité sanitaire.
La médecine humaine et vétérinaire sont liées
La résistance contre les antibiotiques est un problème pour lequel il existe des liens potentiels entre médecine humaine et vétérinaire. Mais ces liens n’ont pas encore été véritablement étudiés, selon l’université de Berne.
Les bactéries peuvent se transmettre entre l’homme et l’animal par des contacts directs ou indirects (par exemples les salmonelles dans les aliments).
Les bactéries résistantes aux antibiotiques isolées chez les animaux de ferme sont les mêmes que celles qui représentent un gros problème dans la médecine humaine.
«Les recherches microbiologiques chez les animaux sont par conséquent pas uniquement importantes pour la santé et le bien-être de l’animal, mais aussi d’une grande portée pour l’homme», écrivent les chercheurs.
(Source: université de Berne)
Se basant sur les données de 114 pays, les auteurs du rapport sont particulièrement préoccupés par les résistances face à ce que l’on appelle les antibiotiques de réserve, qui sont déjà devenus sans effet pour une majorité de la population de nombreux pays. L’OMS recommande de ne prescrire ou de n’utiliser des antibiotiques que lorsque c’est vraiment nécessaire et de ne pas interrompre un traitement, même lorsque l’état du patient s’améliore. Elle réclame un système de suivi et de surveillance des résistances, une meilleure hygiène pour prévenir les infections et davantage de recherches. Mais c’est le secteur de la recherche, justement qui est à la traîne.
Moins d’intérêt
Il existe de nombreuses raisons pour lesquelles les sociétés pharmaceutiques ont récemment cessé la recherche et le développement de nouveaux antibiotiques, indique Sara Käch, responsable de la communication d’InterpharmaLien externe, l’association des entreprises pharmaceutiques suisses pratiquant la recherche.
«Dans l’intérêt du public, les antibiotiques ne devraient être prescrits que de manière très limitée, ce qui réduit les revenus des fabricants. De plus, les populations de patients sont relativement petites et il y a un besoin d’antibiotiques différents avec des modes d’action différents pour des bactéries semblables», explique-t-elle.
La résistance bactérienne multiple représente un défi scientifique très complexe. «Nous avons cependant vu ces derniers temps une série d’initiatives venant soit des entreprises, soit d’un partenariat public-privé», note Sara Käch.
Il y a par exemple la «New Drugs 4 Bag BugsLien externe», une initiative soutenue par la Commission européenne et l’industrie. Les promoteurs de ce projet constatent que seulement deux groupes de nouveaux antibiotiques sont arrivés sur le marché ces trente dernières années; leur mission est donc de développer des partenariats public-privé pour améliorer la situation. Le projet «DRIVE-ABLien externe» est un autre exemple récent de promotion de la recherche sur les antibiotiques en Europe.
L’espoir de nouvelles possibilités de traitement existe donc. Et début janvier, des chercheurs allemands et américains ont annoncé avoir découvert un nouvel antibiotique naturel avec la teixobactine. Les spécialistes estiment qu’il faudra maintenant entre cinq et dix ans pour que ce produit soit autorisé.
«Le problème n’est pas seulement que les antibiotiques n’ont pas un potentiel élevé en terme de création de valeur, mais il existe aussi un retard, car l’industrie a besoin d’un certain temps pour développer de nouveaux produits, déclare Marcel Sennhauser de ScienceindustriesLien externe, l’organisation faîtière des industries actives dans la chimie, la pharmacie et la biotechnologie.
(Traduction de l’anglais: Olivier Pauchard)

En conformité avec les normes du JTI
Plus: SWI swissinfo.ch certifiée par la Journalism Trust Initiative

Vous pouvez trouver un aperçu des conversations en cours avec nos journalistes ici. Rejoignez-nous !
Si vous souhaitez entamer une conversation sur un sujet abordé dans cet article ou si vous voulez signaler des erreurs factuelles, envoyez-nous un courriel à french@swissinfo.ch.