Doação de órgãos: a difícil busca por compromisso
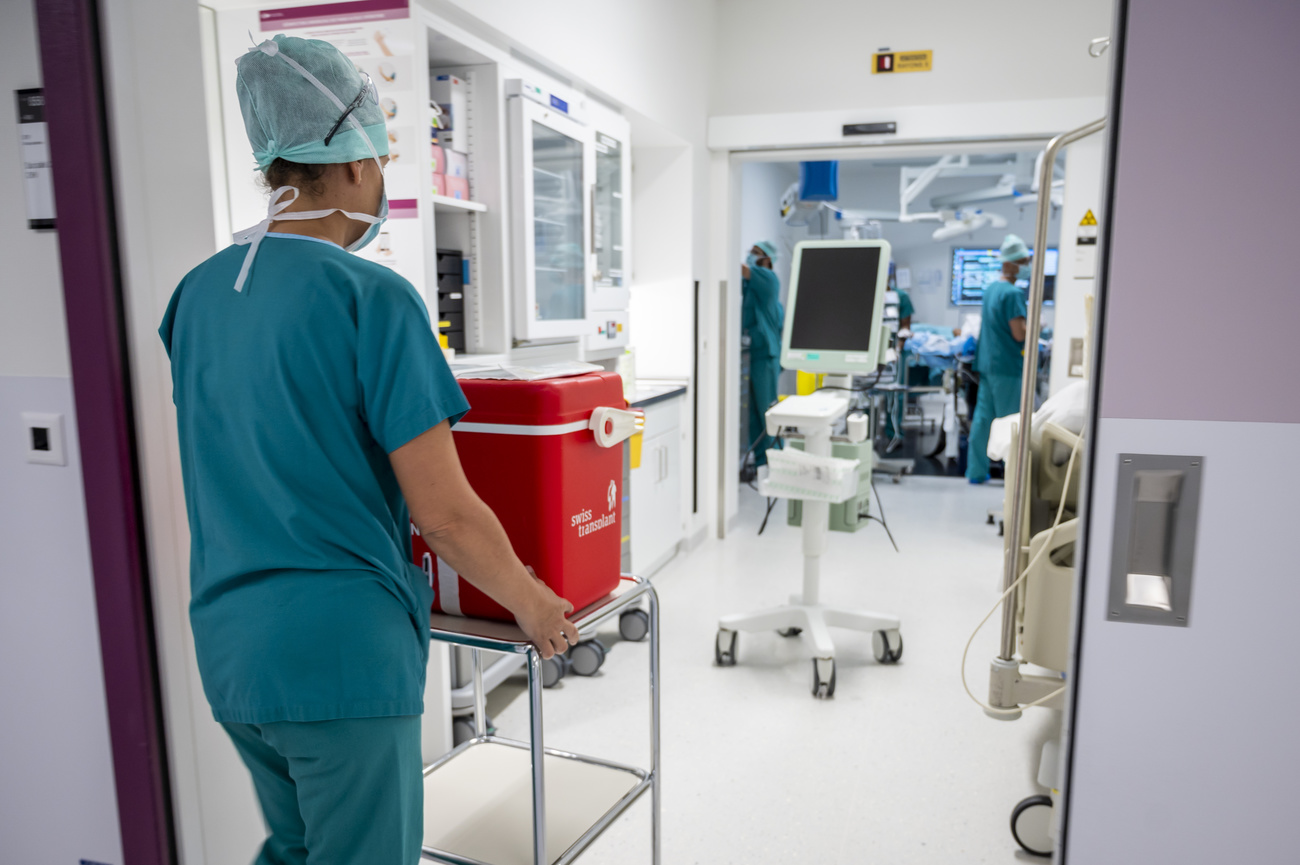
Frente à falta de órgãos para transplante, o Parlamento suíço debate uma nova lei. Se aprovada, qualquer pessoa na Suíça seria considerada um doador, o que levanta questões éticas.
A vida de Ruth Allimann foi virada de ponta cabeça quando seu filho Stéphane, de 23 anos, tentou tirar sua própria vida. Isso foi há 25 anos. Porém a lembrança dessa tragédia ainda é dolorosa.
Stéphane não morreu imediatamente, mas seu cérebro ficou irremediavelmente danificado pela tentativa de suicídio. “Tive de pedir à enfermeira para puxar a tomada”, declarou a mulher de 70 anos à swissinfo.ch.
Na Basiléia, onde o jovem foi hospitalizado, o médico recebeu posteriormente a família para discutir a questão da doação de órgãos. Na época, o transplante de órgãos ainda era uma novidade. Os pais não tinham nenhuma posição sobre o assunto e nunca haviam discutido sobre isso com seu filho.
No caso deles, a resposta veio espontaneamente: “Meu marido e eu dissemos sim à doação total, sem refletir, como se Stéphane tivesse respondido em nosso lugar”, diz Allimann. O pensamento das vidas salvas os ajudou a dar sentido à morte súbita de seu filho.
Mas raramente a decisão vem tão facilmente. “Perder alguém nessas circunstâncias é um choque terrível”, diz Allimann. Nesses momentos, quando “tudo é difícil de entender”, a maioria das famílias prefere recusar a doação de órgãos, se não conhece os desejos da pessoa falecida.
Centenas na espera
Na Suíça, o modelo para doação de órgãos após a morte é o do consentimento explícito: pessoas que expressaram seu consentimento durante sua vida são consideradas doadores. A opinião de seus parentes é sistematicamente solicitada.
A Swisstransplant – a Fundação Nacional para Doação e Transplante de Órgãos – acredita que esta abordagem restritiva agrava a longa carência do país: em média, duas pessoas morrem a cada semana porque não receberam um órgão a tempo.
O número de pessoas falecidas que doam seus órgãosLink externo (cerca de 150 por ano, ou seja, 18 pessoas por milhão de habitantes) está aumentando, mas permanece abaixo da demanda. Quase 1500 pacientes esperam por um transplante – um número que aumentou em mais de um terço em dez anos. Menos de 600 órgãos são transplantados a cada ano.
Desde a pandemia de Covid 19Link externo, a situação tem sido particularmente aguda, porque os recursos nas unidades de terapia intensiva são limitados e alguns programas de transplante foram descontinuados.
Suíça atrasada em relação a outros países
Mesmo antes da crise sanitária, a Suíça já estava muito atrás da Espanha – o país com a maior doação de órgãos do mundo – e de outros países europeus.
“Nunca conseguiremos salvar todos os pacientes, mas devemos ser capazes de duplicar o número de doadores na Suíça”, diz Franz Immer, diretor da Swisstransplant. “Isto nos permitiria alcançar uma taxa comparável à dos países vizinhos: cerca de 25 a 30 por milhão de habitantes.”
Em 2018, o Departamento Federal de Saúde Pública (BAG, na sigla em alemão) queria alcançar 20 doadores por milhão de habitantes; a nova meta oficial é de 22 até o final de 2021.
Em que casos os órgãos podem ser colhidos?
Órgãos podem ser retirados de pessoas que estão com morte cerebral ou morreram de parada cardíaca, mas somente em uma unidade de terapia intensiva hospitalar.
Certas condições, tais como câncer ativo ou sepse, são critérios de exclusão. Os critérios decisivos são a saúde e a função dos órgãos, não a idade da pessoa.
De acordo com Franz Immer, da SwisstransplantLink externo, a alta taxa de doação na Espanha também se deve ao fato de que existem doadores muito antigos no país, o que não é o caso em outros lugares da Europa.
Como as numerosas campanhas de informação não foram suficientes, uma reforma do modelo de consentimento está agora nas mãos do Parlamento. Isto será colocado para a decisão dos eleitores.
A iniciativa popular correspondente exige que a Suíça reverta o consentimento explícito e mude para um sistema de consentimento presumido: as pessoas falecidas seriam assim assumidas como tendo consentido com a doação de seus órgãos – a menos que tivessem expressado sua rejeição durante sua vida.
Os apoiadores deste modelo, incluindo médicos e deputados de todos os partidos, apontam que ele é utilizado na maioria dos países europeus e explicam seus melhores números.
“A taxa de recusa na Suíça é de cerca de 60%, em comparação com 15-20% nos países vizinhos”, diz Immer. Entre os vizinhos da Suíça, apenas a Alemanha – que também requer um consentimento explícito – tem uma taxa de doação menor do que a Suíça.
Questões éticas
Na Suíça existe oposição à doaçãoLink externo de órgãos após a morte. Elas devem ser ouvidas, mas estão em minoria. Nas pesquisas, entre 80 e 90% da população afirmam ser favoráveis à regra do consentimento presumido.
Os especialistas também concordam que o número de doações deve ser aumentado. Mas enfatizam a importância do monitoramento do consentimento presumido, para garantir que ele seja ético.
“Muitas pessoas, que vivem sob um sistema de consentimento presumido, não estão cientes disso”, diz Christine ClavienLink externo, professora do Instituto de Ética e Humanidades da Universidade de Genebra. “Portanto, isto não é consentimento informado.”
Pois deve ficar claro que a doação está de acordo com os desejos da pessoa falecida, acrescenta. A especialista em ética cita o exemplo da Bélgica, que envia uma carta a todas as pessoas que atingem a maioridade. Eles são informados de que provavelmente serão doadores de órgãos, e podem expressar um desejo contrário num website, que existe para este serviço.
“Se você mudar a modalidade de consentimento, é claro que a população deve estar ciente disso, e ter algum tempo para se expressar”, concorda o diretor da Swisstransplant.
O outro grande ponto de discórdia diz respeito ao espaço dado à opinião da família. A Federação dos Médicos SuíçosLink externo (FMH, na sigla em alemão) escreve: “O consentimento não expresso deixa uma grande margem para interpretação.” A FMH considera “central” que os parentes tenham um “direito subsidiário de objeção”.
Na verdade, nenhum país europeu – nem mesmo a Espanha – aplica estritamente o consentimento presumido que contornaria a opinião da família. Mas o texto proposto pelo comitê de iniciativa na Suíça não menciona o papel da família.
Por esta razão, o governo preparou uma alternativaLink externo (contraproposta indireta). Esta prevê explicitamente uma ampla aplicação do consentimento presumido: a pessoa teria que ter tido conhecimento, em vida, se ela se opusesse à doação de órgãos, e se não houver provas que sustentem isto, os parentes seriam consultados em qualquer caso. A Swisstransplant e a Federação dos Médicos apoiam esta contraproposta.
Tirando dúvidas
Além disso, o papel decisivo da mudança para o consentimento presumido no aumento da taxa de doação não goza de um apoio unanime. O Comitê Nacional de Ética em Medicina Humana (NEK, na sigla em alemão), do qual Clavien é membro, se pronunciouLink externo recentemente contra esta mudança.
Este modelo não afetaria automaticamente a taxa de doação, mas apenas a taxa de doadores potenciais, diz Clavien. “Na prática, provavelmente não haveria muita diferença em relação ao sistema atual, exceto que a lei daria um argumento teórico adicional às equipes encarregadas da discussão com a família.”
Para o NEK, as maiores taxas de doação de órgãos no exterior são o resultado de um contexto sócio-político e de uma norma social que favorece a doação, e não apenas da legislação. Na Espanha, “há uma série de medidas de acompanhamento: as equipes de saúde são treinadas para discutir o assunto e são mais enérgicas, existem mais campanhas pró-doações, e assim por diante”, explica Clavien.
Alguns países dependem de incentivos para doar, seja na forma de dinheiro ou dando preferência àqueles que são declarados doadores quando eles próprios precisam de um órgão. Este é o caso em Israel, por exemplo.
O NEK prefere o sistema de declaração obrigatória, que está em vigor em alguns estados americanos e está sendo examinado na Alemanha. Os cidadãos são obrigados a declarar sua posição sobre isso em certos momentos de sua vida administrativa, por exemplo, ao solicitar uma carteira de motorista, documentos de identidade ou ao contratar um seguro.
Immer não está convencido desta abordagem. Mas concorda que o mais importante é encorajar as pessoas a expressar seus desejos, qualquer que seja a opção que escolham. Até agora, cem mil pessoas depositaram assim seus desejos, num registro previstoLink externo para esse fim. “Mas isso ainda é muito pouco”, lamenta o diretor da Swisstransplant.
Allimann concorda: “Sou doadora e todos sabem disso”, diz ela. Ela nunca se arrependeu de ter concordado com a doação de órgãos de Stéphane. Mas por muito tempo, não soube o que ele teria desejado. Até que ela finalmente encontrou a coragem de revistar seus pertences, e descobriu um cartão de doador em uma carteira.
“Poderia ter me ajudado se eu soubesse que ele tinha aquele cartão. Por isso é fundamental que as pessoas assumam essa responsabilidade e informem aos que estão ao seu redor”, diz Allimann. “Se eu tivesse recusado e depois descobrisse que ele tinha concordado, teria agido contra sua vontade.”
Adaptação: Flávia C. Nepomuceno dos Santos
(Übertragung aus dem Französischen: Christian Raaflaub)

Certificação JTI para a SWI swissinfo.ch
Mostrar mais: Certificação JTI para a SWI swissinfo.ch












Veja aqui uma visão geral dos debates em curso com os nossos jornalistas. Junte-se a nós!
Se quiser iniciar uma conversa sobre um tema abordado neste artigo ou se quiser comunicar erros factuais, envie-nos um e-mail para portuguese@swissinfo.ch.