
孕期精神疾病治療仍處於“灰色地帶”
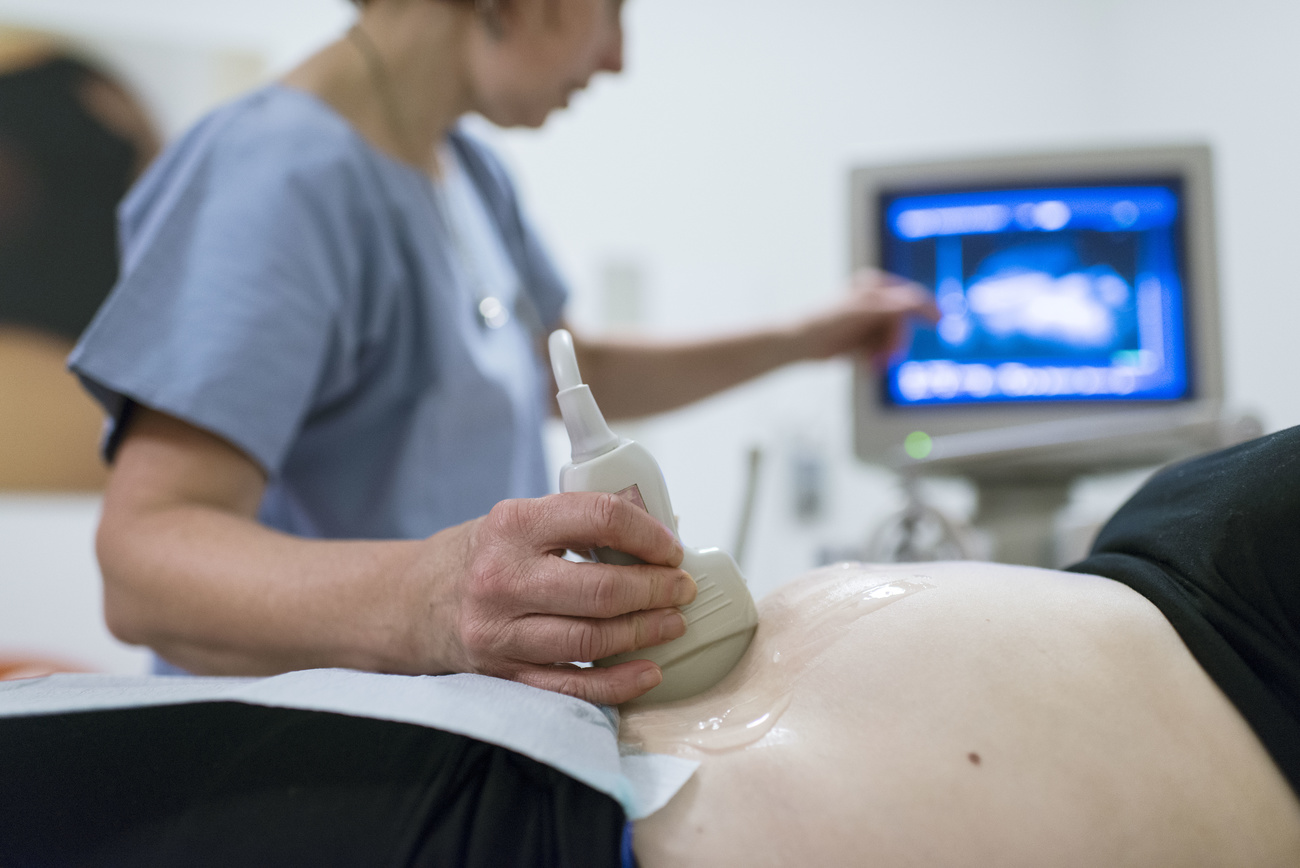
專家表示,由於缺乏針對孕婦的研究數據,這意味著對於有精神病史的準媽媽而言沒有全球通用的醫護標準。目前十分之一的孕婦患有憂鬱症,顯然這個問題已經大到難以忽視。
阅读本文简体字版本请 点击这里
總部位於瑞士的“女性大腦計劃”(Women’s Brain Project,英)外部链接於上週末(9月19-20日)線上舉辦女性大腦與精神健康國際論壇,上述專家的評論發表在論壇召開之前(瑞士資訊swissinfo .ch是該論壇的媒體合作夥伴)。
巴爾的摩約翰·霍普金斯大學醫學院女性情緒障礙中心(英)外部链接精神科醫生詹妮弗·佩恩(Jennifer Payne)在論壇前舉行的特別在線小組討論會上指出,懷孕期間停止服藥的精神病女性患者疾病復發的概率非常高。她也遠程參與了此次論壇。
孕產婦精神健康問題專家小組討論會是由“女性大腦計劃”(WBP)主辦的第三屆女性大腦與精神健康國際論壇的一項系列活動。論壇於9月19日至20日在線舉行。
“女性大腦計劃”(WBP)是總部位於瑞士的非營利性國際組織,主要由科學家組成,倡導並開展與生理性別和社會性別有關的精準醫學研究,覆蓋範圍既有基礎科學,又有前端技術。
作者於9月19日主持關於孕婦精神健康的小組討論直播會議。瑞士資訊是該論壇的媒體合作夥伴。
佩恩說:“在女性重度憂鬱症患者中,70%的人會出現孕期復發,而在躁鬱症者中,這一比例會上升至85%甚至以上。”
繼續服藥的孕婦復發率也很高,四分之一的重度憂鬱症患者會在孕期發病,而躁鬱症者的復發比例則達到三分之一。
在布雷西亞大學和耶魯大學任教的塞爾吉奧·佩柯里(Sergio Pecorelli 英)外部链接也是一名小組成員,他表示這項研究存在兩大挑戰。一方面,由於缺乏實驗數據,研究人員只能依靠觀察性數據;另一方面,研究覆蓋的患者病症和用藥範圍過小。
“很不幸,這確實是一個灰色地帶,特別是相關的藥物研究依然不足。此外,我們還需要與監管機構確認,有關藥物是否通過了孕期用藥測試。”
只能自認倒霉……
不難理解醫學界擔心對孕婦造成傷害。 “但是我認為,由於缺乏指導治療所必需的數據,我們正在對孕婦造成傷害。我們能夠治療孕期內從哮喘到癌症的各種疾病,因此毫無疑問,我們也應該治療精神疾病,”佩柯裡說。
佩恩指出,服用穩定情緒藥物的必要性不應該低於癲癇藥物。她說:“我認為對於精神疾病的污名化導致女性在懷孕期間停止用藥。”
她解釋說,孕期繼續服藥的女性精神病復發率仍然很高的一個原因是,懷孕期間新陳代謝、體重和血容量的巨大變化會影響藥物的療效。
相关内容
瑞士非盈利组织致力于正视女性脑健康禁忌话题
佩恩說:“為保證公平正義,孕婦應得到與其他患者一樣的疾病預防和治療依據。”新冠肺炎疫苗試驗過程中,孕婦也面臨入組限制。
神經內科的治療方法也許值得借鑒。 “根據血漿藥物濃度,可對女性癲癇患者進行藥量調整,從而預防癲癇發作。對於孕期繼續服藥的女性精神病患者,我們也可以持續監測血藥水平,對藥量進行預防性調整,並在分娩前逐漸減少用藥量,也許我們能夠防止孕婦復發率高的問題。”
但是缺乏數據是一個主要障礙。 “目前我們尚未開展所需研究,還無法確定如何實現良好的孕期用藥管理。”
相关内容
改變人生
懷孕期間女性也可能會首次出現精神障礙,部分原因在於荷爾蒙的影響。國際助產士聯合會(英)外部链接主席弗蘭卡·卡迪(Franka Cadée)在討論中強調,懷孕和分娩是改變人生的大事。
“女性此時普遍會感到更為焦慮或情緒低落,有些女性可能會出現憂鬱症或其他心理健康問題。另一方面,一些有嚴重精神病史的女性的確能在懷孕期間保持健康。”
她說,關鍵在於記住每個人都各不相同,治療方法也要因人而異。
瑞士專家承認,患者情況紛繁複雜,往往需要高水平治療服務。伯恩小島醫院的丹尼爾·瑟貝克(Daniel Surbek)是瑞士頂尖的孕產科專家。他在最近一篇關於精神病孕婦護理的論文中寫道:“患有精神病或成癮症的孕婦具有很複雜的身體狀況,需要開展個體風險評估,然後對精神藥物療法(用藥)進行適當調整。 ”
根據瑟貝克的經驗,孕期繼續服藥的積極影響往往大於負面影響。 “最終還是要權衡利弊,有取有捨。”
權衡利弊
佩柯里談到了這種權衡,並指出生命伊始是塑造精神健康的重要階段,這甚至包括懷孕前父母接觸到的環境。
“目前所有可用的精神藥物及其代謝物(在代謝過程中或參與代謝產生的物質)都會穿過胎盤屏障,一些藥物還會影響胎兒。”他說。
然而母親生病也會影響胎兒,這便是麻煩之處。發育中的胎兒會吸收壓力荷爾蒙,並遭受憂鬱和焦慮帶來的生理影響。
出生後,新生兒對環境和護理質量高度敏感(英)外部链接。佩柯里贊同其他小組成員的觀點,即母親的憂鬱症狀可能會影響新生兒照護,並與孩子的一系列心理和發育障礙有關。
在瑞士,有精神健康問題的準媽媽能得到良好的照顧。瑟貝克認為,面對如此復雜棘手的情況,孕婦的產前護理“需要精神科醫生、婦科醫生和產科醫生之間的跨學科合作,最好在一個專科醫學中心內進行會診,以實現最佳的母嬰護理結果”。
然而同時,在許多中低收入國家,基本精神障礙藥物的獲取仍然是一項重大挑戰。
壓力因素及預防
孕期生活畢竟不是與世隔絕,因此必須想明白一個問題:為什麼孕婦會憂鬱?對此可以採取哪些措施?專家說,居無定所、貧困和基於性別的暴力等社會風險因素與生理風險因素一樣重要。
卡迪觀察到,對於遭受伴侶暴力的女性,周產期心理健康問題的發生率較普通孕婦高出三到五倍。
懷孕期間的壓力因素也與孩子的神經系統疾病發作有關。在這方面發表的第一篇論文探討了上世紀40年代德國侵略荷蘭的影響。作者研究了當時孕婦所生子女的成長狀況,發現在此後的生活中,這些孩子的精神分裂症患病率更高。
新冠肺炎疫情也已成為一種壓力因素,給孕產婦的心理健康帶來了額外挑戰。社交隔離可能會導致女性無法獲得社會支持網絡的幫助,並減少她們獲得某些類型醫療服務的機會。
風險似乎無處不在,令人不知所措,但卡迪在小組討論中做出了簡單有力的總結:“預防極為重要。如果我們想認真對待女性,就必須傾聽她們的需求並採取相應的行動。女性往往知道自己需要什麼,關鍵在於是否有人傾聽她們的訴求。”

符合JTI标准





















加入对话