
Когда диагностика приносит больше вреда, чем пользы

В Швейцарии на душу населения приходится больше всего аппаратов МРТ в Европе. Однако большое количество профилактических обследований не всегда идёт на пользу пациентам: раннее выявление болезней может иногда причинять даже больше вреда, чем приносить пользы. Парадокс? Давайте разберёмся.
В марте 2011 года катастрофическое цунами унесло в Японии 20 000 жизней и вызвало аварию на атомной станции «Фукусима-1», которая после Чернобыля стала крупней радиационной катастрофой в мировой истории. Хотя радиоактивные выбросы и были ниже, чем в результате катастрофы на ЧАЭС, в окружающую среду, значительно повысив риск возникновения онкологических патологий, включая рак щитовидной железы, попал значительный объем радиоактивных элементов.
Особенно уязвимыми оказались дети, поэтому под давлением общественности власти префектуры Фукусима распорядились провести обязательное ультразвуковое обследование всех несовершеннолетних лиц, а это около 380 000 человек. С тех пор такие проверки проводятся каждые два года. На сегодняшний день было выявлено 350 случаев рака щитовидной железы. Заболеваемость оказалась в 10–12 раз выше, чем в других регионах, и это сначала объяснили именно радиационным воздействием — какая же еще тут могла быть причина? Так? Не совсем.
Показать больше
Некоторые специалисты считают, что столь высокий показатель заболеваемости связан не столько или не только с радиацией, сколько с масштабами скрининговой профилактики. Современные аппараты фиксировали ведь даже самые ранние стадии заболевания или же доброкачественные опухоли, которые могли бы никогда не развиться в опасную форму и никак не повлиять на качество жизни пациентов. «Мы сталкиваемся с множеством ненужных обследований, операций и процедур, создающих лишнюю психологическую нагрузку, не говоря уже о финансовых тратах и социальных проблемах».
Такого мнения придерживается Санэ Мидорикава, профессор кафедры клинической медицины Женского университета Мияги Гакуин (Miyagi Gakuin Women’s University), расположенного в 90 километрах к северу от Фукусимы. Со временем она и её коллеги пришли к выводу о том, что, хотя многие диагнозы и были поставлены корректно, большинство этих молодых людей никогда бы не столкнулись с симптомами болезни и тем более не умерли бы от неё.
Проблема гипердиагностики
Гипердиагностика — это ошибочное медицинское заключение о наличии у пациента болезни или осложнений, которые на самом деле отсутствуют либо выражены значительно слабее, чем в диагнозе. Чаще всего речь идёт о случаях, когда фиксируется заболевание, которое не стало бы прогрессировать и не вызвало бы никаких симптомов. Возникает гипердиагностика из благих побуждений: надо ведь выявить патологию на ранней стадии и тем самым спасти жизнь.
Но, как подчёркивает невролог Сюзан О’Салливан (Suzanne O’Sullivan) из University College London, убеждение, что раннее обнаружение болезни всегда и безусловно помогает пациенту, со временем не подтвердилось. По её мнению, тенденция воспринимать обычные колебания состояния здоровья или незначительные отклонения в качестве болезни, требующей немедленного медицинского вмешательства, вызывает сомнения.
Конечно, появление в распоряжении врачей более мощных диагностических приборов, с одной стороны, позволяет бороться с гиподиагностикой, то есть случаями, когда болезнь не распознаётся вовремя. Но, с другой стороны, всё это лишь увеличивает масштабы уже упомянутой гипердиагностики. По данным отчёта ОЭСР от 2017 года, наиболее часто к этой проблеме приводят МРТ и КТ при болях в спине и головных болях, скрининги на рак и электрокардиография у пациентов из низкорисковых групп. Этот вывод был дополнительно подтверждён исследованием, опубликованным в рабочем документе ОЭСР в 2025 году.
Среди 33 стран, включающих государства ЕС, Турцию, Великобританию и членов Европейской ассоциации свободной торговли (ЕАСТ), по расходам на здравоохранение в процентах к ВВП Швейцария занимает почётное 4-е место. Как отмечает ассоциация Medtech Europe (общеевропейская ассоциация производителей медицинских технологий), страна лидирует по числу аппаратов медицинской визуализации на душу населения среди 25 европейских членов ОЭСР.
Согласно январскому 2025 года докладу Федерального аудиторского ведомства Швейцарии (Eidgenössische Finanzkontrolle, EFK) об использовании технологий медицинской визуализации, на миллион жителей страны приходится около 80 томографов (КТ и МРТ) — это почти вдвое больше, чем в Нидерландах, хотя по продолжительности жизни и качеству медицинских услуг показатели двух стран в целом сопоставимы.
«Мы прекрасно умеем находить болезни, но плохо умеем различать, какие из них будут прогрессировать, а какие — нет»
Сюзан О’Салливан
Кроме того, Швейцария занимает первое место в мире по расходам на диагностику in vitro, то есть на анализы биологических образцов, таких как кровь и моча. По данным отраслевой Ассоциации индустрии диагностики Швейцарии (Schweizerischer Verband der Diagnostikindustrie), столь высокие затраты объясняются не только общей дороговизной медицинских услуг и содержания инфраструктуры, но и эффективностью системы здравоохранения: пациенты в Швейцарии получают доступ к обследованию значительно быстрее, чем в большинстве других стран.
При этом, как подчёркивается в статье, опубликованной в 2017 году в журнале New England Journal of Medicine и цитируемой Сюзан О’Салливан в её книге The Age of Diagnosis (2025), несмотря на значительно большие расходы на диагностику в развитых странах, показатели смертности от рака там сопоставимы с показателями бедных и развивающихся стран, а причина в том, что часто врачами выявляются и активно лечатся опухоли, которые вовсе не обязательно стали бы смертельными. «Мы прекрасно умеем находить болезни, но плохо умеем различать, какие из них будут прогрессировать, а какие — нет», — резюмирует Сюзан О’Салливан.
Заболевание — ещё не всегда недуг
Особую тревогу вызывает выявление болезни у пациентов без симптомов, особенно если речь идёт о неизлечимых состояниях, таких как болезнь Альцгеймера. Руководитель Центра памяти при Университетских клиниках Женевы (Memory Center, Hôpitaux universitaires de Genève, HUG) — специализированного подразделения диагностики и лечения когнитивных нарушений — профессор клинической нейронауки Женевского университета Джованни Фризони (Giovanni Frisoni) входит в рабочую группу, разработавшую диагностические критерии, позволяющие снизить риск гипердиагностики данного нейродегенеративного заболевания.
Также по теме:

Показать больше
Швейцария урежет финансирование профилактики вензаболеваний
Сегодня в нейронауке преобладает точка зрения, что наличия определённых биомаркеров — таких, как тау-белок и амилоид — уже достаточно для постановки диагноза «болезнь Альцгеймера». Однако Джованни Фризони и его коллеги убеждены: без клинических проявлений, например утраты памяти, такой диагноз преждевременен. «Для пациента важнее не сам факт заболевания (disease), а то, что он реально переживает — болезнь (illness)», — подчёркивает Дж. Фризони, указывая на необходимость различать эти две фазы. На «этапе заболевания» у пациента могут фиксироваться биомаркеры, порой даже за 10–15 лет до появления симптомов. А вот на «стадии болезни» к ним уже добавляются клинические признаки, такие как потеря памяти.
При этом значительная часть пациентов так никогда не перейдёт от первой фазы ко второй, несмотря на наличие биомаркеров. «Если вам 80 лет и у вас выявлен небольшой уровень амилоида, скорее всего, вы умрёте от чего-то другого, а не от Альцгеймера», — успокаивает Дж. Фризони. Поэтому, по его словам, не следует сообщать пациентам с подобными биомаркерами, что у них есть болезнь, корректнее говорить о «повышенном риске её развития». «Это как с сердечно-сосудистыми заболеваниями, — добавляет он. — Если у вас повышенное давление, это ещё не значит, что у вас обязательно случится инсульт. Но риск, разумеется, становится выше».
Профилактический скрининг
Профилактический скрининг направлен на то, чтобы выявлять болезнь на самой ранней стадии — ещё до появления симптомов или критического ухудшения состояния пациента. Такая стратегия позволяет начать терапию раньше и тем самым предотвратить осложнения или смертельный исход. Но, как отмечают эксперты, лечение заболевания, которое могло бы никогда не причинить вреда, само по себе может привести к ненужным рискам или даже к ухудшению здоровья. Характерный пример — анализ крови на простат-специфический антиген (PSA), который может показать положительный результат на рак простаты.
Однако этот тест традиционно отличается высокой долей ложноположительных результатов, а большинство опухолей низкой степени злокачественности, в том числе при раке простаты, растут настолько медленно, что никогда не приводят к появлению клинических симптомов. При этом подтвердить диагноз физическим обследованием, осуществляемым непосредственно врачом (осмотр, пальпация, перкуссия и аускультация/выслушивание), бывает крайне сложно: МРТ нередко даёт неопределённые результаты, а хирургическое удаление подозрительной ткани может обернуться инфекциями, недержанием или даже импотенцией.
Недавнее исследование, проведённое в 26 европейских странах расположенным в Лионе Международным агентством по изучению рака (International Agency for Research on Cancer, IARC), показало: тест PSA часто ведёт к гипердиагностике и ненужному лечению. В некоторых странах количество выявленных случаев оказалось более чем в 20 раз выше, однако показатели смертности оставались примерно одинаковыми. Авторы этого исследования объясняют парадокс тем, что скрининг охватывал пациентов без симптомов, и многие обнаруженные случаи никогда бы не стали опасными для жизни и не потребовали бы лечения.
Кроме того:

Показать больше
Швейцария планирует искоренить ВИЧ и гепатит к 2030 году
«Задача скрининга — улучшить прогноз, но при некоторых заболеваниях он не приносит ровным счетом никакой ощутимой пользы: диагноз ставится раньше, а прогноз всё равно не улучшается», — поясняет Арно Кьолеро (Arnaud Chiolero), эпидемиолог, профессор кафедры общественного здравоохранения Университета Фрибура (Université de Fribourg) и приглашённый профессор Высшей школы глобального здоровья Университета Макгилла (McGill University) в Канаде.
На примере онкологических патологий он отмечает, что важно различать разные виды онкологических заболеваний: скрининг доказал эффективность при раке толстой кишки, молочной железы и шейки матки, но он не приносит пользы при раке яичников или щитовидной железы, где результаты лечения у пациентов, начавших терапию только после появления симптомов, были аналогичны. «Мне, конечно, очень бы хотелось сказать, что скрининг всегда полезен. Но всё намного сложнее: лишь некоторые виды скрининга действительно дают пациенту положительный эффект», — подчёркивает Арно Кьолеро.
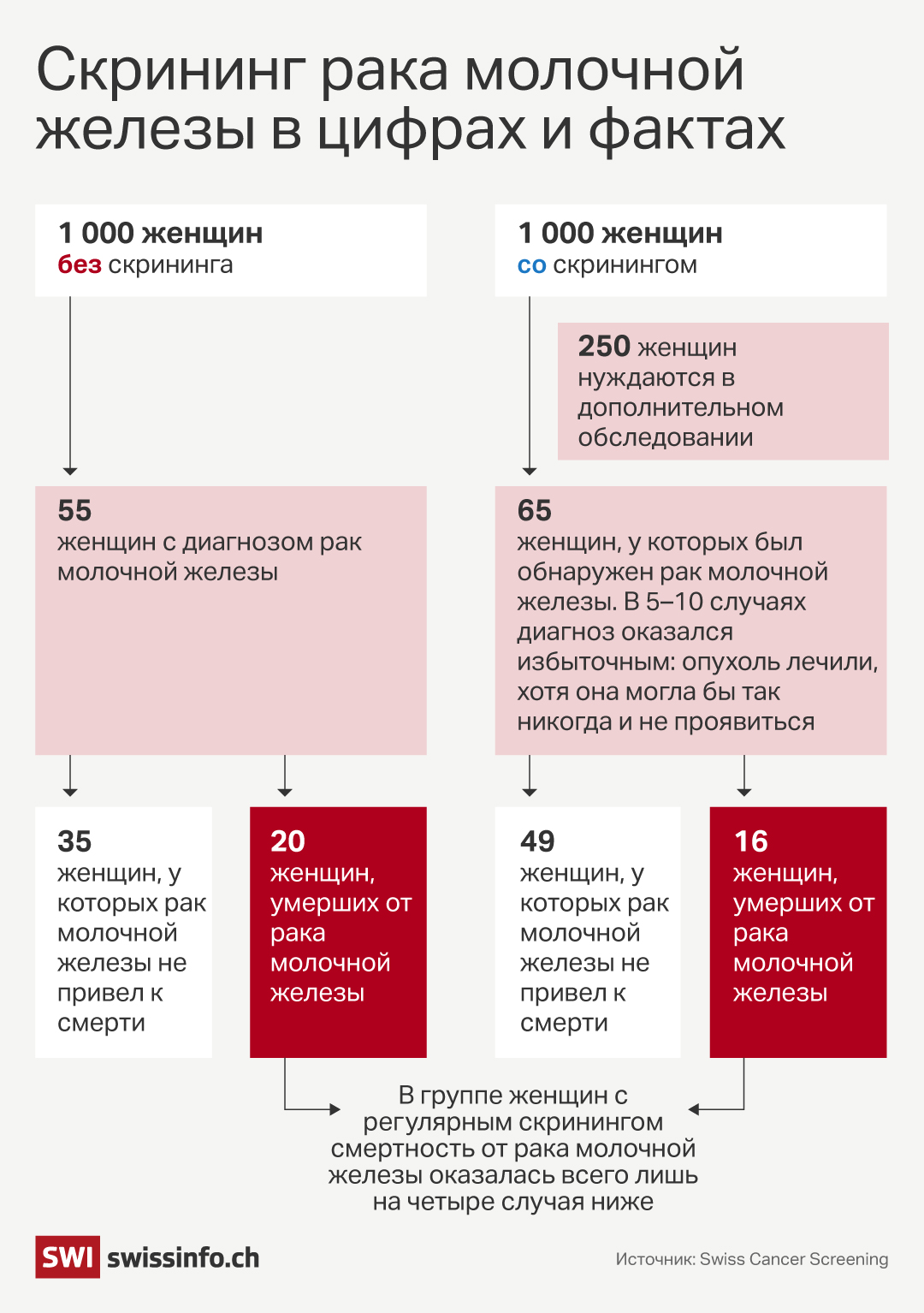
В отличие от соседних стран, в Швейцарии нет национальной программы профилактического обследования на рак молочной железы. Швейцарский фонд скрининга рака (Stiftung für Krebsscreening Schweiz) активно выступает за её создание. По данным фонда, из каждой одной тысячи женщин, включённых в программу профилактического скрининга, рак молочной железы выявляется у 64 пациенток. Из них примерно от 5 до 10 женщин подвергаются гипердиагностике и проходят ненужную химиотерапию, а 16 в итоге умирают. Среди женщин, обследованных лишь после появления симптомов, случаев гипердиагностики нет, но смертность выше, при этом дополнительно умирают лишь четыре (4) женщины на каждую тысячу по сравнению с группой профилактического скрининга.
Реальная польза диагноза
Исследования подтверждают, что даже маммография может приводить к гипердиагностике и ненужному лечению. Так, исследование 2021 года, проведённое в Финляндии, Италии, Нидерландах и Словении, показало: на каждые 1000 женщин, прошедших скрининг, в среднем удаётся предотвратить одну смерть от рака молочной железы, но при этом статистически от 0,2 до 0,5 женщины подвергаются гипердиагностике, а примерно от 12 до 46 пациенток получают ложноположительный диагноз.
Ещё более ранний обзор, опубликованный в 2012 году международной некоммерческой организацией Cochrane, объединяющей исследователей, врачей и специалистов в области здравоохранения по всему миру, выявил весьма ограниченные преимущества раннего скрининга в плане снижения смертности и установил факт наличия наносимого им серьёзного вреда.
По оценке Cochrane, из каждых 2000 женщин, проходивших маммографию в течение 10 лет, одна смерть от рака молочной железы предотвращалась, но при этом 10 здоровых женщин подвергались ненужному лечению (включая операции и облучение), а более 200 переживали из-за ложноположительных результатов месяцы тяжёлого психологического стресса.
«Если вы беспокоитесь о своём здоровье и не можете жить с мыслью о том, что у вас обнаружили подозрительное уплотнение в груди, то тогда, конечно, лучше пройти лечение, — говорит Сюзан О’Салливан, в целом поддерживающая национальные программы скрининга, несмотря на все их недостатки. — Но если вам важнее быть уверенной в том, что вы не подвергнетесь инвазивной терапии без реальной необходимости, то вы можете выбрать иную тактику, а именно тактику выжидательного наблюдения с регулярными проверками. Диагноз имеет ведь смысл лишь тогда, когда он действительно помогает пациенту: облегчает симптомы, ведёт к эффективной терапии или улучшает качество жизни. Если же он остаётся только формальной констатацией страдания, не меняя ситуацию к лучшему, то возникает вопрос: а какую реальную пользу приносит такой диагноз?»
Русскоязычная оригинальная версия материала создана, адаптирована для целевой аудитории и научно отредактирована русскоязычной редакцией Swissinfo / ип / нк / ап.
Читайте также по теме:

Показать больше
Борьба с онкологическими заболеваниями: опыт Швейцарии и Швеции

Показать больше
Все по теме «Наука»

В соответствии со стандартами JTI
Показать больше: Сертификат по нормам JTI для портала SWI swissinfo.ch





















Обзор текущих дебатов с нашими журналистами можно найти здесь. Пожалуйста, присоединяйтесь к нам!
Если вы хотите начать разговор на тему, поднятую в этой статье, или хотите сообщить о фактических ошибках, напишите нам по адресу russian@swissinfo.ch.