
筛查不是越多越好,过度诊断也会伤人

在医疗科技不断进步、筛查手段日益普及的今天,我们是更健康了,还是陷入了“过度诊断”的陷阱?瑞士是欧洲人均磁共振成像(MRI)设备数量最多的国家。然而,机器再多,检查再频繁,也未必能换来更好的健康结果。一些专家提醒,早期检测并不是万能的,有时甚至可能弊大于利。
閱讀本文繁體字版本請 點擊此處
2011年3月,日本突遭海啸,2万人罹难,福岛第一核电站更是全毁,由此引发了自1986年切尔诺贝利核事故之后最严重的一场辐射灾难。虽然释放的放射性物质水平低于25年前的苏联事故,但依然对环境造成了污染,显著增加了当地居民患甲状腺癌等疾病的风险。在当时仍属苏联的乌克兰城市及周边地区,儿童甲状腺癌的发病率显著上升。
在家长压力下,福岛县政府下令,对事故发生时18岁以下的所有居民(约38万人)进行强制超声检查。自那以后,每两年进行一次筛查,截至目前已经发现了350例甲状腺癌病例。
福岛的癌症发病率比其他县高出10到12倍,起初人们认为这是辐射所致。然而,一些专家指出,这么高的数字,可能与大规模筛查和使用高灵敏度超声设备有关。这些设备能在极早期阶段检测出甲状腺癌,而这些癌症可能尚未进展,或检测出在成人中常见的良性肿瘤,这些肿瘤通常不会导致死亡。
“现在有许多不必要的医学检查和治疗(包括手术),这给患者带来了心理、经济和社会负担。”宫城学院女子大学临床医学教授緑川早苗(Sanae Midorikawa)说。该大学位于福岛以北约90公里处,她是当地为年轻人做甲状腺癌检查的主要医生之一。但她和同事逐渐意识到,虽然这些年轻人确实被诊断出了甲状腺癌,但他们终其一生也未必会出现症状,更谈不上因这种病去世。
扫描设备与过度诊断
所谓过度诊断,就是把那些永远不会进展到出现症状的疾病也诊断出来。初衷当然是好的:希望早发现、早治疗,从而挽救生命。但“我们一直以为‘早发现总会有益’,可时间证明并非如此。”伦敦大学学院的神经病学顾问苏珊·奥沙利文(Suzanne O’Sullivan)说。她直言,人们往往把一些正常的健康差异或无关紧要的小毛病,当成需要治疗的疾病。
扫描设备越来越先进,确实能帮助减少“漏诊”(即真正的病没被查出来),但同时也助长了“过度诊断”。 根据经合组织(OECD)2017年发布的关于医疗浪费的报告,以及该组织2025年的一份工作论文,针对下背痛、头痛的影像检查、癌症筛查以及低风险人群的心电图检查等流程,都容易导致过度诊断。
根据医疗技术行业协会Medtech Europe的数据,瑞士是全球最大的诊断公司罗氏(Roche)的总部所在地,也是医疗设备的重要生产国,在欧盟33个国家、土耳其、英国以及欧洲自由贸易协会的四个成员国中,瑞士的医疗支出占国内生产总值(GDP)的比例排名第四。
根据瑞士联邦审计局今年1月发布的一份关于医疗影像合理使用的报告,在经合组织25个欧洲成员国中,瑞士的人均医疗影像设备数量最高。该国每百万居民拥有80台CT扫描仪和MRI设备,几乎是荷兰的两倍,尽管两国在预期寿命和医疗体系质量方面差不多。
瑞士也是体外诊断支出最高的国家,这类诊断主要是对血液、尿液等样本进行的医学检测。瑞士诊断行业协会指出,虽然部分原因在于瑞士生活成本较高,但高额医疗支出和公共卫生服务质量(比如患者入院的速度)也是重要因素。
然而,富裕国家在诊断上的支出虽然更高,癌症也确实更容易、更频繁被早期发现,但结果并没有带来死亡率的大幅下降。奥沙利文在她今年出版的新书《诊断时代》(The Age of Diagnosis)中引用的一篇2017年《新英格兰医学杂志》论文指出,癌症死亡率在高收入国家和低收入国家依然差不多。
原因就在于,我们治疗了许多并不会真正威胁生命的癌症。“我们擅长发现疾病,但不擅长区分哪些疾病会进展,哪些不会,”奥沙利文表示。
带病,未必发病
对于那些既没有症状、又无法治愈的疾病,比如阿尔茨海默病,确诊往往格外困难。日内瓦大学医院(HUG)记忆中心主任、日内瓦大学临床神经科学教授乔瓦尼·弗里索尼(Giovanni Frisoni),就是制定相关诊断标准的专家之一,他所在的团队专门设立规范,目的就是避免这类神经退行性疾病被过度诊断。
在神经科学领域,主流观点认为,只要发现某些生物标志物(如tau蛋白和淀粉样蛋白),就足以诊断阿尔茨海默病。但弗里索尼及其团队认为,在下结论之前,还必须观察其他症状,比如记忆力减退。
“对患者来说,真正重要的不是‘带病’,而是‘发病’。”弗里索尼强调,必须区分病症的两个阶段。以阿尔茨海默病为例,在“带病阶段”,生物标志物可能会在临床症状出现前10至15年就能检测到。接下来进入“发病阶段”(持续时间大致相同),才会同时出现记忆力减退等可观察到的症状。换句话说,有些患者虽然检测到了疾病,但可能一辈子都不会进入发病阶段。
“如果你已经80岁了,脑子里出现少量淀粉样蛋白,很可能最终死于其他原因,而不是阿尔茨海默病。”弗里索尼直言。他认为,贸然告诉那些带有相关生物标志物的患者,他们已经患上了神经退行性疾病,并没有实际意义。正确的做法是告诉他们确实存在患病风险。
“这就像心血管疾病,”弗里索尼说,“如果你血压高,并不一定意味着你会中风,但你中风的风险更高。”
对于那些尚未出现记忆力减退的高风险患者,弗里索尼提出了一套预防方案,包括认知训练、锻炼身体、社交互动、心血管监测,以及个性化的营养建议。这些措施都已被证明能够预防记忆力减退。
预防性筛查
预防性筛查的目标,是在疾病最早期——症状还未显现、病情尚未恶化之前——就将其检测出来,从而及早干预,避免病情恶化或出现危及生命的后果。然而专家指出,如果去治疗那些可能一辈子都不会造成危害的疾病,本身反而可能导致不必要的健康风险或健康状况恶化。
以前列腺特异性抗原(PSA)血液检测为例,它的结果可能显示“前列腺癌阳性”,但该检测的假阳性率较高,而且大多数低级别前列腺癌生长极为缓慢,可能终生不会引发任何症状。然而,要想真正确诊却并不容易。磁共振成像(MRI)常常不能给出明确答案,而切除可疑组织的手术可能导致感染、小便失禁或阳痿。
国际癌症研究机构(IARC)近期对26个欧洲国家前列腺癌发病率的研究显示,PSA检测常导致过度诊断和过度治疗。虽然一些国家通过加大检测力度,发现的癌症病例数激增(有的国家甚至超过20倍),但总体死亡率却几乎没有变化。研究人员将这种反差归因于对无症状患者的筛查,并得出结论:许多被检测出来的病例,其实本不会进展为致命疾病,也根本无需治疗。
换句话说,对于某些病症,预防性筛查对预后并没有多大帮助。
“筛查的目的,是希望改善预后。但对某些疾病来说,筛查实际上没有任何益处。它能让人更早知道自己得病,却未必能改善最终结果,”阿诺德·肖勒罗(Arnaud Chiolero)表示。肖勒罗是瑞士弗里堡大学的流行病学家、人口健康教授,同时也在加拿大麦吉尔大学全球与人口健康学院担任客座教授。
以癌症为例,肖勒罗指出,区分不同类型的癌症至关重要。筛查在结肠癌、乳腺癌、宫颈癌和结直肠癌上确实效果显著,但在卵巢癌或甲状腺癌上却几乎没有益处。换句话说,如果患者等到出现症状后才开始治疗,结局和提前筛查的差别并不大。
“作为一名公共卫生医生,我当然希望能够说‘筛查肯定有好处’。但实际情况远比这复杂得多,只有在某些癌症上,筛查才真正能带来益处。”肖勒罗说。
“提出正确的问题”
与邻国不同,瑞士没有全面的乳腺癌预防筛查计划——这正是瑞士癌症筛查基金会正在积极推动实现的目标。
根据该基金会的数据,每1’000名参加预防性筛查计划的女性中,会有64人被诊断出乳腺癌。其中,5到10人会被过度诊断并接受不必要的化疗,最终有16人会死于乳腺癌。而那些只在出现症状后才接受筛查的女性,虽然没有过度诊断的问题,但死亡率更高,相比之下,每1’000名女性中会多出4例死亡。
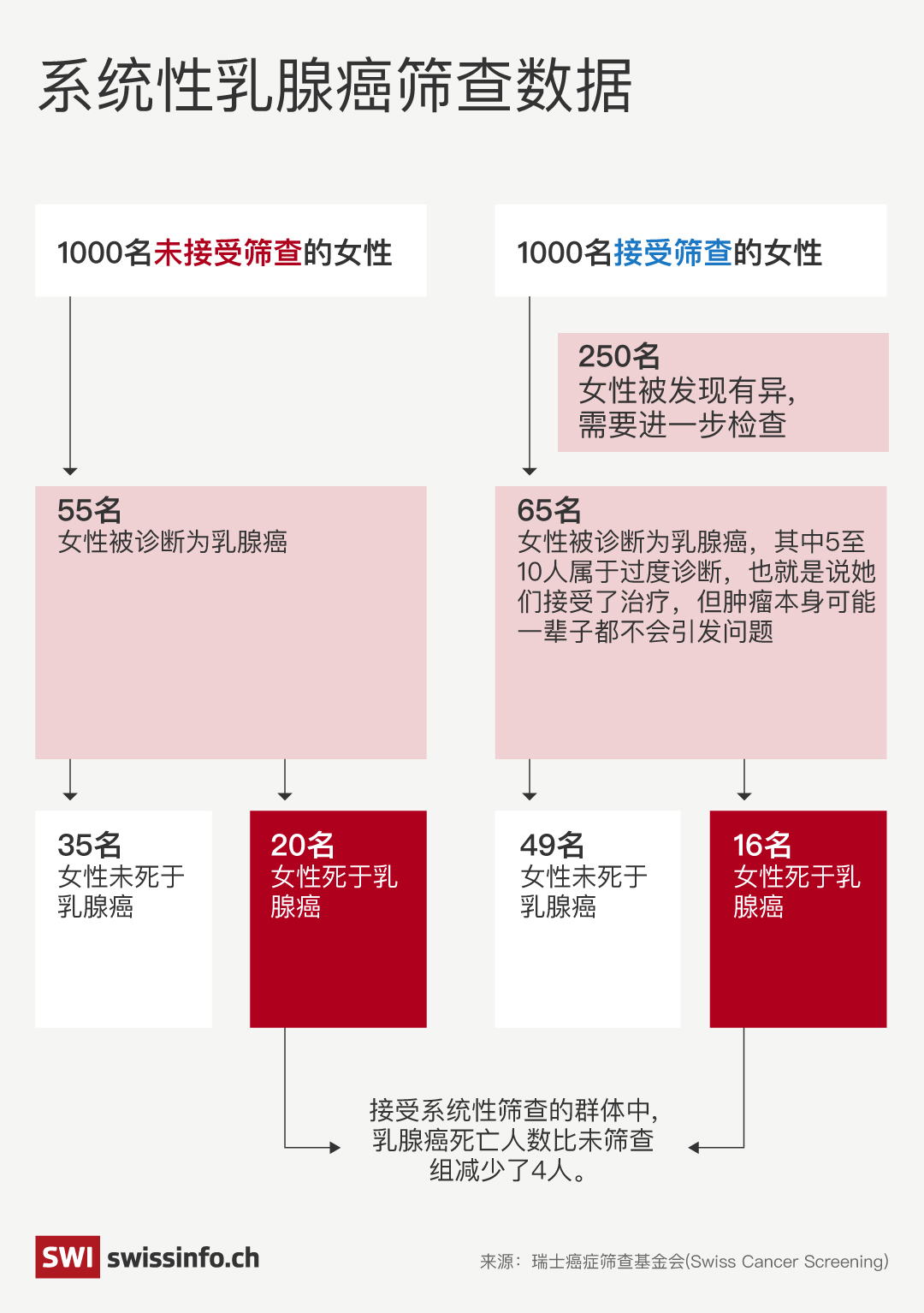
其他研究也证实,乳腺癌筛查可能导致过度诊断和过度治疗。2021年在芬兰、意大利、荷兰和斯洛文尼亚开展的一项研究发现,在每1’000名接受筛查的女性中,为避免1例乳腺癌死亡,就会有0.2到0.5名女性被过度诊断,同时还有12到46名女性被误诊为阳性。
2012年,全球非营利性科学家和医生网络考科蓝(Cochrane)进行的一项回顾性研究发现,早期筛查带来的死亡率改善有限,且存在显著危害。该组织回顾的最可靠试验显示,即便女性连续做了13年的乳腺X光检查,乳腺癌死亡率并未显著降低。这项研究估计,每2’000名女性在10年内接受筛查,平均只能避免1例乳腺癌死亡,但与此同时,会有10名健康女性接受了完全没有必要的癌症治疗(包括手术和放疗),还有超过200人因为假阳性结果,经历长达数月的“严重心理困扰”。
“如果你担心自己的健康,无法忍受乳房内有异常肿块,那当然可以去治疗,”奥沙利文表示,尽管筛查政策存在不足,她仍支持国家筛查政策。“不过,如果你更希望在接受侵入性治疗之前,先确定自己是不是真的需要,那你可以要求加入观察等待计划,” 她指的是通过定期检查来监测健康问题,从而避免不必要的治疗。
她建议,在接受筛查前,患者应被告知其中的不确定性,这样他们才能在检查前提出正确的问题,在确诊时也能做出明智的选择。
“关键在于充分了解健康问题,并且知道自己想如何管理,”奥沙利文说,“诊断本来是为了帮助你。如果诊断只是确认了你的痛苦,却无法缓解症状、指导治疗或改善状况,那么我们就必须反思:它究竟有没有价值。”
相关内容
中国的“过度诊断”现象,最直观的体现就是“体检热”与“早筛热”。英国医学期刊BMJ的评论指出,中国过去二十年里城市里涌现出大量公私体检中心,2018年全年累计体检次数超过5亿次,“早发现、早诊断、早治疗”的观念几乎成为共识,但与之相伴的过度诊断与过度治疗风险长期被忽视。
从“全局”来看,一项以GBD 2019为基础、发表在《Current Oncology》的定量研究给出了直观比例:2019年,中国前列腺癌、乳腺癌与甲状腺癌的估计过度诊断比例分别达到约18.2%、26.3%与29.2%。
中国的“过度诊断”并非个案,而是由体检产业化、筛查技术下沉与风险沟通不足共同叠加的系统性问题。
(编辑:Nerys Avery/vm,编译自英语:瑞士资讯中文部/gj)

符合JTI标准



















您可以在这里找到读者与我们记者团队正在讨论交流的话题。
请加入我们!如果您想就本文涉及的话题展开新的讨论,或者想向我们反映您发现的事实错误,请发邮件给我们:chinese@swissinfo.ch。